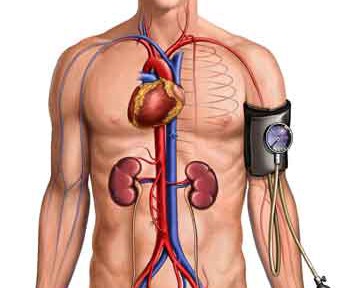
–ù–Ψ―Ä–Φ–Α–Μ―¨–Ϋ―΄–Φ ―¹―΅–Η―²–Α–Β―²―¹―è –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β 120 –Η 80 –Φ–Φ ―Ä―².―¹―². –≠―²–Ψ –Ϋ–Β –Ζ–Α–≤–Η―¹–Η―² –Ψ―² –≤–Ψ–Ζ―Ä–Α―¹―²–Α(–Κ―Ä–Ψ–Φ–Β –¥–Β―²–Β–Ι), –Ω–Ψ–Μ–Α, ―Ä–Α―¹―¹–Ψ–≤–Ψ–Ι –Ω―Ä–Η–Ϋ–Α–¥–Μ–Β–Ε–Ϋ–Ψ―¹―²–Η –Η –Ω–Ψ–Μ–Η―²–Η―΅–Β―¹–Κ–Η―Ö –≤–Ζ–≥–Μ―è–¥–Ψ–≤.
–ê―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β — –Ϋ–Β –Κ–Ψ–Ϋ―¹―²–Α–Ϋ―²–Α. –û―Ä–≥–Α–Ϋ–Η–Ζ–Φ ―Ä–Β–≥―É–Μ–Η―Ä―É–Β―² –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Β –Η―¹―Ö–Ψ–¥―è –Η–Ζ ―¹–Ψ–±―¹―²–≤–Β–Ϋ–Ϋ―΄―Ö –Ω–Ψ―²―Ä–Β–±–Ϋ–Ψ―¹―²–Β–Ι. –ï―¹–Μ–Η –£―΄ –Ω―Ä–Ψ–±–Β–Ε–Α–Μ–Η 3 –Κ–Φ, –Ω–Ψ―²–Ψ–Φ―É ―΅―²–Ψ –≤―¹–Ω–Ψ–Φ–Ϋ–Η–Μ–Η, ―΅―²–Ψ –Ζ–Α–±―΄–Μ–Η –≤―΄–Κ–Μ―é―΅–Η―²―¨ ―É―²―é–≥ –Η–Μ–Η –Ϋ–Β―Ä–≤–Ϋ–Η―΅–Α–Μ–Η –Ϋ–Α ―ç–Κ–Ζ–Α–Φ–Β–Ϋ–Β, –Ω–Ψ―²–Ψ–Φ―É ―΅―²–Ψ –≤ 6 ―É―²―Ä–Α –≤–Β―Ä–Ϋ―É–Μ–Η―¹―¨ –Η–Ζ –Ϋ–Ψ―΅–Ϋ–Ψ–≥–Ψ –Κ–Μ―É–±–Α, –Ϋ–Β ―É–¥–Η–≤–Η―²–Β–Μ―¨–Ϋ–Ψ, ―΅―²–Ψ –Ψ―Ä–≥–Α–Ϋ–Η–Ζ–Φ –Ω–Ψ―¹―΅–Η―²–Α–Μ, ―΅―²–Ψ –Ϋ―É–Ε–Ϋ–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η–Β –Ω–Ψ–≤―΄―¹–Η―²―¨. –Δ–Β―Ä–Α–Ω–Η―è ―²–Α–Κ–Ψ–≥–Ψ ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η―è –≤ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ–Φ –Ζ–Α–Κ–Μ―é―΅–Α–Β―²―¹―è –≤ –Ω–Ψ–Κ–Ψ–Β.
–‰–Ζ–Φ–Β―Ä―è―²―¨ –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β –Ω―Ä–Α–≤–Η–Μ―¨–Ϋ–Ψ ―΅–Β―Ä–Β–Ζ 20-30 –Φ–Η–Ϋ―É―² –Ψ―²–¥―΄―Ö–Α. –ù–Α–Η–±–Ψ–Μ–Β–Β –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―΅–Β―¹–Κ–Η –≤–Α–Ε–Ϋ―΄–Φ ―è–≤–Μ―è–Β―²―¹―è –Η–Ζ–Φ–Β―Ä–Β–Ϋ–Η–Β –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η–Β ―É―²―Ä–Ψ–Φ –Ω–Ψ―¹–Μ–Β –Ω―Ä–Ψ–±―É–Ε–¥–Β–Ϋ–Η―è. –ï―¹–Μ–Η ―²–Α–Κ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β –≤―΄―à–Β 140 –Η 90 –Φ–Φ ―Ä―². ―¹―². –€–Ψ–Ε–Ϋ–Ψ –Ϋ–Α―΅–Η–Ϋ–Α―²―¨ –Ζ–Α–¥―É–Φ―΄–≤–Α―²―¨―¹―è –Ψ–± –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η –Η –Ω–Ψ–Ι―²–Η –Ϋ–Α –Ω―Ä–Η–Β–Φ –Κ ―²–Β―Ä–Α–Ω–Β–≤―²―É, –≤―΄–Ζ–≤–Α―²―¨ –Β–≥–Ψ –Η–Μ–Η ―¹–Κ–Ψ―Ä―É―é –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ―É―é –Ω–Ψ–Φ–Ψ―â―¨, –Β―¹–Μ–Η –£–Α―à–Β ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Β –Ϋ–Β –Ω–Ψ–Ζ–≤–Ψ–Μ―è–Β―² –Ω―É―²–Β―à–Β―¹―²–≤–Ψ–≤–Α―²―¨.
–ê―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Α―è –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è¬†(–ê–™, –™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―è)¬†βÄî ―¹―²–Ψ–Ι–Κ–Ψ–Β –Ω–Ψ–≤―΄―à–Β–Ϋ–Η–Β¬†–Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è¬†–Ψ―² 140/90¬†–Φ–Φ ―Ä―².―¹―². –Η –≤―΄―à–Β.¬†–≠―¹―¹–Β–Ϋ―Ü–Η–Α–Μ―¨–Ϋ–Α―è –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Α―è –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è¬†(–≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Α―è –±–Ψ–Μ–Β–Ζ–Ϋ―¨) ―¹–Ψ―¹―²–Α–≤–Μ―è–Β―² 90βÄî95¬†% ―¹–Μ―É―΅–Α–Β–≤ –ê–™. –£ –Ψ―¹―²–Α–Μ―¨–Ϋ―΄―Ö ―¹–Μ―É―΅–Α―è―Ö –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―Ä―É―é―² –≤―²–Ψ―Ä–Η―΅–Ϋ―΄–Β, ―¹–Η–Φ–Ω―²–Ψ–Φ–Α―²–Η―΅–Β―¹–Κ–Η–Β –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ―΄–Β –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η: –Ω–Ψ―΅–Β―΅–Ϋ―΄–Β (–Ϋ–Β―³―Ä–Ψ–≥–Β–Ϋ–Ϋ―΄–Β) 3βÄî4¬†%, ―ç–Ϋ–¥–Ψ–Κ―Ä–Η–Ϋ–Ϋ―΄–Β 0,1βÄî0,3¬†%, –≥–Β–Φ–Ψ–¥–Η–Ϋ–Α–Φ–Η―΅–Β―¹–Κ–Η–Β, –Ϋ–Β–≤―Ä–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η–Β, ―¹―²―Ä–Β―¹―¹–Ψ–≤―΄–Β, –Ψ–±―É―¹–Μ–Ψ–≤–Μ–Β–Ϋ–Ϋ―΄–Β –Ω―Ä–Η―ë–Φ–Ψ–Φ –Ϋ–Β–Κ–Ψ―²–Ψ―Ä―΄―Ö –≤–Β―â–Β―¹―²–≤ –Η –ê–™ –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö, –Ω―Ä–Η –Κ–Ψ―²–Ψ―Ä―΄―Ö –Ω–Ψ–≤―΄―à–Β–Ϋ–Η–Β –¥–Α–≤–Μ–Β–Ϋ–Η―è –Κ―Ä–Ψ–≤–Η ―è–≤–Μ―è–Β―²―¹―è –Ψ–¥–Ϋ–Η–Φ –Η–Ζ ―¹–Η–Φ–Ω―²–Ψ–Φ–Ψ–≤ –Ψ―¹–Ϋ–Ψ–≤–Ϋ–Ψ–≥–Ψ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è.
–ê―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Α―è –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è¬†βÄî –Ψ–¥–Ϋ–Ψ –Η–Ζ ―¹–Α–Φ―΄―Ö ―Ä–Α―¹–Ω―Ä–Ψ―¹―²―Ä–Α–Ϋ–Β–Ϋ–Ϋ―΄―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι ―¹–Β―Ä–¥–Β―΅–Ϋ–Ψ-―¹–Ψ―¹―É–¥–Η―¹―²–Ψ–Ι ―¹–Η―¹―²–Β–Φ―΄. –Θ―¹―²–Α–Ϋ–Ψ–≤–Μ–Β–Ϋ–Ψ, ―΅―²–Ψ –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η–Β–Ι ―¹―²―Ä–Α–¥–Α―é―² 20-30¬†% –≤–Ζ―Ä–Ψ―¹–Μ–Ψ–≥–Ψ –Ϋ–Α―¹–Β–Μ–Β–Ϋ–Η―è. –Γ –≤–Ψ–Ζ―Ä–Α―¹―²–Ψ–Φ ―Ä–Α―¹–Ω―Ä–Ψ―¹―²―Ä–Α–Ϋ–Β–Ϋ–Ϋ–Ψ―¹―²―¨ –±–Ψ–Μ–Β–Ζ–Ϋ–Η ―É–≤–Β–Μ–Η―΅–Η–≤–Α–Β―²―¹―è –Η –¥–Ψ―¹―²–Η–≥–Α–Β―² 50-65¬†% ―É –Μ–Η―Ü ―¹―²–Α―Ä―à–Β 65 –Μ–Β―².
–£–Ψ–Ζ–Ϋ–Η–Κ–Ϋ–Ψ–≤–Β–Ϋ–Η―é –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η ―¹–Ω–Ψ―¹–Ψ–±―¹―²–≤―É―é―² –±–Ψ–Μ–Β–Β 20 –Φ―É―²–Α―Ü–Η–Ι –≤ –≥–Β–Ϋ–Β―²–Η―΅–Β―¹–Κ–Ψ–Φ –Κ–Ψ–¥–Β ―΅–Β–Μ–Ψ–≤–Β–Κ–Α.
–ö–Μ–Α―¹―¹–Η―³–Η–Κ–Α―Ü–Η―è –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è (–ê–î), –Η–Ζ–Φ–Β―Ä–Β–Ϋ–Ϋ–Ψ–≥–Ψ –≤ –Ω–Ψ–Κ–Ψ–Β –Ω–Ψ –Φ–Β―²–Ψ–¥―ɬ†–ù. –Γ. –ö–Ψ―Ä–Ψ―²–Κ–Ψ–≤–Α, –Ω–Ψ ―¹―²–Β–Ω–Β–Ϋ―è–Φ –ê–™ (JNC-VI):
–†–Α–Ϋ–Β–Β ―¹―΅–Η―²–Α–Μ–Ψ―¹―¨, ―΅―²–Ψ –≤ –Ϋ–Ψ―Ä–Φ–Β –Φ–Ψ–Ε–Β―² –±―΄―²―¨ –Ϋ–Β–±–Ψ–Μ―¨―à–Ψ–Β ―Ä–Α–Ζ–Μ–Η―΅–Η–Β –≤ ―Ü–Η―³―Ä–Α―Ö ―¹–Η―¹―²–Ψ–Μ–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è ―É –Ψ–¥–Ϋ–Ψ–≥–Ψ ―΅–Β–Μ–Ψ–≤–Β–Κ–Α –Ω―Ä–Η –Η–Ζ–Φ–Β―Ä–Β–Ϋ–Η–Η –Β–≥–Ψ –Ϋ–Α ―Ä–Α–Ζ–Ϋ―΄―Ö ―Ä―É–Κ–Α―Ö. –ù–Ψ –Ω–Ψ―¹–Μ–Β–¥–Ϋ–Η–Β –¥–Α–Ϋ–Ϋ―΄–Β –≥–Ψ–≤–Ψ―Ä―è―² –Ψ ―²–Ψ–Φ, ―΅―²–Ψ ―Ä–Α–Ζ–Ϋ–Η―Ü–Α –≤ 10-15 –Φ–Φ ―Ä―².―¹―². –Φ–Ψ–Ε–Β―² ―¹–≤–Η–¥–Β―²–Β–Μ―¨―¹―²–≤–Ψ–≤–Α―²―¨ –Ψ –Ϋ–Α–Μ–Η―΅–Η–Η –Β―¹–Μ–Η –Ϋ–Β ―Ü–Β―Ä–Β–±―Ä–Ψ-–≤–Α―¹–Κ―É–Μ―è―Ä–Ϋ―΄―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι, ―²–Ψ ―Ö–Ψ―²―è –±―΄ ―¹–Ω–Ψ―¹–Ψ–±―¹―²–≤―É―é―â–Β–Ι ―Ä–Α–Ζ–≤–Η―²–Η–Η –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η –Η –¥―Ä―É–≥–Η―Ö ―¹–Β―Ä–¥–Β―΅–Ϋ–Ψ-―¹–Ψ―¹―É–¥–Η―¹―²―΄―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι –Ω–Α―²–Ψ–Μ–Ψ–≥–Η–Η –Ω–Β―Ä–Η―³–Β―Ä–Η―΅–Β―¹–Κ–Η―Ö ―¹–Ψ―¹―É–¥–Ψ–≤. –ü―Ä–Η―΅–Β–Φ, ―Ö–Ψ―²―è –¥–Α–Ϋ–Ϋ―΄–Ι –Ω―Ä–Η–Ζ–Ϋ–Α–Κ –Η–Φ–Β–Β―² –¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ –Ϋ–Η–Ζ–Κ―É―é ―΅―É–≤―¹―²–≤–Η―²–Β–Μ―¨–Ϋ–Ψ―¹―²―¨ (15%), –Β–≥–Ψ –Ψ―²–Μ–Η―΅–Α–Β―² –Ψ―΅–Β–Ϋ―¨ –≤―΄―¹–Ψ–Κ–Α―è ―¹–Ω–Β―Ü–Η―³–Η―΅–Ϋ–Ψ―¹―²―¨ 96%. –ü–Ψ―ç―²–Ψ–Φ―É –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β –¥–Β–Ι―¹―²–≤–Η―²–Β–Μ―¨–Ϋ–Ψ, –Κ–Α–Κ ―ç―²–Ψ –≤―¹–Β–≥–¥–Α –±―΄–Μ–Ψ –Ψ―²―Ä–Α–Ε–Β–Ϋ–Ψ –≤ –Η–Ϋ―¹―²―Ä―É–Κ―Ü–Η―è―Ö, ―¹–Μ–Β–¥―É–Β―² –Η–Ζ–Φ–Β―Ä―è―²―¨ –Ϋ–Α –Ψ–±–Β–Η―Ö ―Ä―É–Κ–Α―Ö, ―³–Η–Κ―¹–Η―Ä–Ψ–≤–Α―²―¨ ―Ä–Α–Ζ–Μ–Η―΅–Η―è –¥–Μ―è –Ϋ–Α–Ζ–Ϋ–Α―΅–Β–Ϋ–Η―è –¥–Ψ–Ω–Ψ–Μ–Ϋ–Η―²–Β–Μ―¨–Ϋ―΄―Ö –Ψ–±―¹–Μ–Β–¥–Ψ–≤–Α–Ϋ–Η–Ι, –Κ–Μ–Α―¹―¹–Η―³–Η―Ü–Η―Ä–Ψ–≤–Α―²―¨ –¥–Α–≤–Μ–Β–Ϋ–Η–Β –Ω–Ψ –Φ–Α–Κ―¹–Η–Φ–Α–Μ―¨–Ϋ–Ψ–Φ―É –Ω–Ψ–Κ–Α–Ζ–Α―²–Β–Μ―é –Η–Ζ –¥–≤―É―Ö ―Ä―É–Κ. –ß―²–Ψ–±―΄ –Ϋ–Β –Ψ―à–Η–±–Η―²―¨―¹―è, –Ω–Ψ–Μ–Α–≥–Α–Β―²―¹―è –≤ –Κ–Α–Ε–¥–Ψ–Φ ―¹–Μ―É―΅–Α–Β –Η–Ζ–Φ–Β―Ä―è―²―¨ –¥–Α–≤–Μ–Β–Ϋ–Η–Β –Ϋ–Α –Κ–Α–Ε–¥–Ψ–Ι ―Ä―É–Κ–Β ―²―Ä–Η–Ε–¥―΄ ―¹ –Κ–Ψ―Ä–Ψ―²–Κ–Η–Φ–Η –Η–Ϋ―²–Β―Ä–≤–Α–Μ–Α–Φ–Η –Η ―¹―΅–Η―²–Α―²―¨ –Η―¹―²–Η–Ϋ–Ϋ―΄–Φ–Η ―¹–Α–Φ―΄–Β –Ϋ–Η–Ζ–Κ–Η–Β ―Ü–Η―³―Ä―΄. –ü―Ä–Α–≤–¥–Α, –≤―¹―²―Ä–Β―΅–Α―é―²―¹―è –±–Ψ–Μ―¨–Ϋ―΄–Β, ―É –Κ–Ψ―²–Ψ―Ä―΄―Ö –≤–Β–Μ–Η―΅–Η–Ϋ―΄ –¥–Α–≤–Μ–Β–Ϋ–Η―è ―¹ –Κ–Α–Ε–¥―΄–Φ –Η–Ζ–Φ–Β―Ä–Β–Ϋ–Η–Β–Φ –Ϋ–Β –Ω–Ψ–Ϋ–Η–Ε–Α―é―²―¹―è, –Α –Ω–Ψ–≤―΄―à–Α―é―²―¹―è. ―²–Α–Κ–Ε–Β –≤―¹―²―Ä–Β―΅–Α–Β―²―¹―è ―ç―³―³–Β–Κ―² –±–Β–Μ–Ψ–≥–Ψ ―Ö–Α–Μ–Α―²–Α. –ö–Ψ–≥–¥–Α –¥–Α–≤–Μ–Β–Ϋ–Η–Β –Ω–Ψ–≤―΄―à–Α–Β―²―¹―è ―²–Ψ–Μ―¨–Κ–Ψ –Ϋ–Α –Ω―Ä–Η–Β–Φ–Β ―É –≤―Ä–Α―΅–Α. –£ ―²–Α–Κ–Η―Ö ―¹–Μ―É―΅–Α―è―Ö –Ϋ―É–Ε–Ϋ–Ψ –¥–Η―³―³–Β―Ä–Β–Ϋ―Ü–Η―Ä–Ψ–≤–Α―²―¨ –Ω–Ψ–Μ–Ψ–Φ–Κ―É –Μ–Η―΅–Ϋ–Ψ–≥–Ψ ―¹―³–Η–≥–Φ–Ψ–Φ–Α–Ϋ–Ψ–Φ–Β―²―Ä–Α, ―É―¹―²–Ψ–Ι―¹―²–≤–Α –¥–Μ―è –Η–Ζ–Φ–Β―Ä–Β–Ϋ–Η―è –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è, –Η ―²–Α–Ι–Ϋ, –Κ–Ψ―²–Ψ―Ä―΄–Β –±–Ψ–Μ―¨–Ϋ–Ψ–Ι –Ω―΄―²–Α–Β―²―¹―è –Ψ―² –≤―Ä–Α―΅–Α ―¹–Κ―Ä―΄―²―¨…
- –û–Ω―²–Η–Φ–Α–Μ―¨–Ϋ–Ψ–Β –ê–î — –Γ–ê–î (―¹–Η―¹―²–Ψ–Μ–Η―΅–Β―¹–Κ–Ψ–Β –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β) < 120/ –î–ê–î (–¥–Η–Α―¹―²–Ψ–Μ–Η―΅–Β―¹–Κ–Ψ–Β –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β) < 80¬†–Φ–Φ ―Ä―².―¹―².
- –ù–Ψ―Ä–Φ–Α–Μ―¨–Ϋ–Ψ–Β –ê–î –Γ–ê–î 120βÄî129/–î–ê–î 80βÄî84¬†–Φ–Φ ―Ä―².―¹―². (–Ω―Ä–Β–¥–≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è ―¹–Ψ–≥–Μ–Α―¹–Ϋ–Ψ JNC-VII)
- –£―΄―¹–Ψ–Κ–Ψ–Ϋ–Ψ―Ä–Φ–Α–Μ―¨–Ϋ–Ψ–Β –ê–î –Γ–ê–î 130-139/–î–ê–î 85-89 –Φ–Φ ―Ä―² ―¹―². (–Ω―Ä–Β–¥–≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è ―¹–Ψ–≥–Μ–Α―¹–Ϋ–Ψ JNC-VII)
- 1 ―¹―²–Β–Ω–Β–Ϋ―¨ –ê–™¬†βÄî –Γ–ê–î 140βÄî159/–î–ê–î 90-99.
- 2 ―¹―²–Β–Ω–Β–Ϋ―¨ –ê–™¬†βÄî –Γ–ê–î 160βÄî179/–î–ê–î 100βÄî109.
- 3 ―¹―²–Β–Ω–Β–Ϋ―¨ –ê–™¬†βÄî –Γ–ê–î 180 –Η –≤―΄―à–Β/–î–ê–î 110 –Η –≤―΄―à–Β.
- –‰–Ζ–Ψ–Μ–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Α―è ―¹–Η―¹―²–Ψ–Μ–Η―΅–Β―¹–Κ–Α―è –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―è¬†βÄî –Γ–ê–î –≤―΄―à–Β –Η–Μ–Η ―Ä–Α–≤–Ϋ–Ψ 140/–î–ê–î –Ϋ–Η–Ε–Β 90.
–Γ―²–Α–¥–Η–Η –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η
- –™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Α―è –±–Ψ–Μ–Β–Ζ–Ϋ―¨ (–™–ë) I ―¹―²–Α–¥–Η–Η –Ω―Ä–Β–¥–Ω–Ψ–Μ–Α–≥–Α–Β―² –Ψ―²―¹―É―²―¹―²–≤–Η–Β –Ψ–±–Ϋ–Α―Ä―É–Ε–Η–≤–Α–Β–Φ―΄―Ö ―¹―²–Α―Ä―΄–Φ–Η –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Η–Φ–Η ―²–Β―Ö–Ϋ–Ψ–Μ–Ψ–≥–Η―è–Φ–Η –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η–Ι –≤ ¬Ϊ–Ψ―Ä–≥–Α–Ϋ–Α―Ö-–Φ–Η―à–Β–Ϋ―è―Ö¬Μ.
- –™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Α―è –±–Ψ–Μ–Β–Ζ–Ϋ―¨ (–™–ë) II ―¹―²–Α–¥–Η–Η ―É―¹―²–Α–Ϋ–Α–≤–Μ–Η–≤–Α–Β―²―¹―è –Ω―Ä–Η –Ϋ–Α–Μ–Η―΅–Η–Η –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η–Ι ―¹–Ψ ―¹―²–Ψ―Ä–Ψ–Ϋ―΄ –Ψ–¥–Ϋ–Ψ–≥–Ψ –Η–Μ–Η –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Η―Ö ¬Ϊ–Ψ―Ä–≥–Α–Ϋ–Ψ–≤-–Φ–Η―à–Β–Ϋ–Β–Ι¬Μ.
- –™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Α―è –±–Ψ–Μ–Β–Ζ–Ϋ―¨ (–™–ë) III ―¹―²–Α–¥–Η–Η ―É―¹―²–Α–Ϋ–Α–≤–Μ–Η–≤–Α–Β―²―¹―è –Ω―Ä–Η –Ϋ–Α–Μ–Η―΅–Η–Η –Α―¹―¹–Ψ―Ü–Η–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄―Ö –Κ–Μ–Η–Ϋ–Η―΅–Β―¹–Κ–Η―Ö ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Ι.
–†–Α–Ζ–Μ–Η―΅–Α―é―² ―¹–Η–Ϋ–¥―Ä–Ψ–Φ―΄ –Ω–Β―Ä–≤–Η―΅–Ϋ–Ψ–Ι –Η –≤―²–Ψ―Ä–Η―΅–Ϋ–Ψ–Ι –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η. –Γ–Η–Ϋ–¥―Ä–Ψ–Φ –Ω–Β―Ä–≤–Η―΅–Ϋ–Ψ–Ι –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η (―ç―¹―¹–Β–Ϋ―Ü–Η–Α–Μ―¨–Ϋ–Ψ–Ι, –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η) –Ϋ–Α–±–Μ―é–¥–Α–Β―²―¹―è ―É 90-95¬†% –±–Ψ–Μ―¨–Ϋ―΄―Ö ―¹ –Ω–Ψ–≤―΄―à–Β–Ϋ–Ϋ―΄–Φ –ê–î, ―É –Ψ―¹―²–Α–Μ―¨–Ϋ―΄―Ö 5¬†% –ê–™ –≤―΄–Ζ―΄–≤–Α―é―² –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è, –Ω–Ψ―¹–Η–Ϋ–¥―Ä–Ψ–Φ–Ϋ–Ψ –Ψ–±―ä–Β–¥–Η–Ϋ―ë–Ϋ–Ϋ―΄–Β –Κ–Α–Κ –≤―²–Ψ―Ä–Η―΅–Ϋ―΄–Β –ê–™ –Ω–Ψ―΅–Β―΅–Ϋ–Ψ–≥–Ψ –Η –Η–Ϋ–Ψ–≥–Ψ –≥–Β–Ϋ–Β–Ζ–Α. –Γ–Η–Ϋ–¥―Ä–Ψ–Φ –Ω–Β―Ä–≤–Η―΅–Ϋ–Ψ–Ι –ê–™ (–™–ë) –≤ –Ϋ–Α―΅–Α–Μ–Β –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è ―΅–Α―¹―²–Ψ ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Η–Ζ―É–Β―²―¹―è –±–Ψ–Μ–Β–Β- –Φ–Β–Ϋ–Β–Β –¥–Μ–Η―²–Β–Μ―¨–Ϋ―΄–Φ –Ω–Β―Ä–Η–Ψ–¥–Ψ–Φ –Μ–Α–±–Η–Μ―¨–Ϋ–Ψ–Ι –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η–Η, –Η–Ϋ–Ψ–≥–¥–Α –Ψ―¹–Μ–Ψ–Ε–Ϋ―è―é―â–Β–Ι―¹―è –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Φ–Η –Κ―Ä–Η–Ζ–Α–Φ–Η. –ë–Ψ–Μ―¨–Ϋ–Ψ–Ι –Φ–Ψ–Ε–Β―² –Ϋ–Β –Ψ―â―É―â–Α―²―¨ ―É―Ö―É–¥―à–Β–Ϋ–Η–Β ―¹–Α–Φ–Ψ―΅―É–≤―¹―²–≤–Η―è –≤–Ω–Μ–Ψ―²―¨ –¥–Ψ –Ϋ–Α―΅–Α–Μ–Α –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Κ―Ä–Η–Ζ–Α –Η –Ϋ–Β –Ω–Ψ–¥–Ψ–Ζ―Ä–Β–≤–Α―²―¨ –Ψ –±–Ψ–Μ–Β–Ζ–Ϋ–Η –¥–Ψ –Ω–Ψ―¹―²–Α–Ϋ–Ψ–≤–Κ–Η –¥–Η–Α–≥–Ϋ–Ψ–Ζ–Α –≤―Ä–Α―΅–Ψ–Φ. –≠―²–Ψ –≤ ―Ü–Β–Μ–Ψ–Φ ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Ϋ–Ψ –¥–Μ―è –ê–™, –Ψ–±―΄―΅–Ϋ–Ψ ―è–≤–Μ―è―é―â–Β–Ι―¹―è, –≤ –Ψ―²–Μ–Η―΅–Η–Β –Ψ―² ―¹–≤–Ψ–Η―Ö –Ψ–Ω–Α―¹–Ϋ―΄―Ö –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η–Ι –Η –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι, –≤―΄–Ζ–≤–Α–≤―à–Η―Ö –≤―²–Ψ―Ä–Η―΅–Ϋ―É―é –ê–™, ―¹―É–±―ä–Β–Κ―²–Η–≤–Ϋ–Ψ –Ϋ–Β –Φ–Α–Ϋ–Η―³–Β―¹―²–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ―΄–Φ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Β–Φ. –†–Α–Ζ–≤–Η―²–Η–Β –ê–™ –Φ–Ψ–Ε–Β―² –Η –Ω―Ä–Ψ―è–≤–Μ―è―²―¨―¹―è: –≥–Ψ–Μ–Ψ–≤–Ϋ―΄–Φ–Η –±–Ψ–Μ―è–Φ–Η, –±–Ψ–Μ―è–Φ–Η –≤ –Ψ–±–Μ–Α―¹―²–Η ―¹–Β―Ä–¥―Ü–Α (–Κ–Α―Ä–¥–Η–Α–Μ–≥–Η―è–Φ–Η), –Ψ–±―â–Β–Ι ―¹–Μ–Α–±–Ψ―¹―²―¨―é, –Ϋ–Α―Ä―É―à–Β–Ϋ–Η―è–Φ–Η ―¹–Ϋ–Α, ―΅–Α―¹―²–Ψ –≤―¹–Μ–Β–¥―¹―²–≤–Η–Β ―É―¹–Η–Μ–Β–Ϋ–Η―è –Ψ–±―Ä–Α–Ζ–Ψ–≤–Α–Ϋ–Η―è –Φ–Ψ―΅–Η –Ϋ–Ψ―΅―¨―é –Η –Ϋ–Η–Κ―²―É―Ä–Η–Η. –Θ –Ζ–¥–Ψ―Ä–Ψ–≤―΄―Ö –Μ―é–¥–Β–Ι –¥–Α–Ε–Β –Ω―Ä–Η ―΅–Α―¹―²–Ψ ―¹–Ω–Ψ―¹–Ψ–±―¹―²–≤―É―é―â–Β–Ι ―É―¹–Ω–Β―Ö–Α–Φ –≤ ―Ä–Α–Ζ–Μ–Η―΅–Ϋ–Ψ–Ι –¥–Β―è―²–Β–Μ―¨–Ϋ–Ψ―¹―²–Η –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–≤–Ϋ–Ψ–Ι ―Ä–Β–Α–Κ―Ü–Η–Η –¥–Ϋ―ë–Φ –ê–î –Ζ–Ϋ–Α―΅–Η―²–Β–Μ―¨–Ϋ–Ψ ―¹–Ϋ–Η–Ε–Α–Β―²―¹―è –¥–Ψ –Ψ–Ω―²–Η–Φ–Α–Μ―¨–Ϋ―΄―Ö –≤–Β–Μ–Η―΅–Η–Ϋ –≤–Ψ –≤―Ä–Β–Φ―è –Ϋ–Ψ―΅–Ϋ–Ψ–≥–Ψ ―¹–Ϋ–Α, –Α ―É –±–Ψ–Μ―¨–Ϋ―΄―Ö –™–ë ―ç―²–Ψ –Ψ–±―΄―΅–Ϋ–Ψ –Ϋ–Β –Ω―Ä–Ψ–Η―¹―Ö–Ψ–¥–Η―². –†–Α–Ζ–≤–Η―²–Η―é –™–ë ―¹–Ω–Ψ―¹–Ψ–±―¹―²–≤―É―é―² –Ϋ–Ψ―΅–Ϋ―΄–Β ―¹–Φ–Β–Ϋ―΄ –Η–Μ–Η –Ϋ–Ψ―΅–Ϋ–Ψ–Ι –Ψ–±―Ä–Α–Ζ –Ε–Η–Ζ–Ϋ–Η. –ü–Ψ―Ä–Α–Ε–Β–Ϋ–Η–Β –Ψ―Ä–≥–Α–Ϋ–Ψ–≤-–Φ–Η―à–Β–Ϋ–Β–Ι –Ω―Ä–Ψ―è–≤–Μ―è–Β―²―¹―è ―Ä–Α–Ζ–≤–Η―²–Η–Β–Φ –≥–Η–Ω–Β―Ä―²―Ä–Ψ―³–Η–Η –Φ–Η–Ψ–Κ–Α―Ä–¥–Α, ―É―²–Ψ–Μ―â–Β–Ϋ–Η–Β–Φ ―¹―²–Β–Ϋ–Ψ–Κ ―¹–Ψ―¹―É–¥–Ψ–≤. –Γ–Η–Ϋ–¥―Ä–Ψ–Φ –≤―²–Ψ―Ä–Η―΅–Ϋ–Ψ–Ι (―¹–Η–Φ–Ω―²–Ψ–Φ–Α―²–Η―΅–Β―¹–Κ–Ψ–Ι) –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η –Ω–Ψ―΅–Β―΅–Ϋ–Ψ–≥–Ψ –≥–Β–Ϋ–Β–Ζ–Α –Ϋ–Α–±–Μ―é–¥–Α–Β―²―¹―è –Ω―Ä–Η –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η–Η –Ω–Ψ―΅–Β―΅–Ϋ―΄―Ö –Α―Ä―²–Β―Ä–Η–Ι (–≤–Α–Ζ–Ψ―Ä–Β–Ϋ–Α–Μ―¨–Ϋ―΄–Β(―Ä–Β–Ϋ–Ψ–≤–Α―¹–Κ―É–Μ―è―Ä–Ϋ―΄–Β)) –Η –Ω―Ä–Η –Ω–Α―Ä–Β–Ϋ―Ö–Η–Φ–Α―²–Ψ–Ζ–Ϋ―΄―Ö –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è―Ö: IgA -–Ϋ–Β―³―Ä–Ψ–Ω–Α―²–Η–Η, ―Ö―Ä–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Φ –≥–Μ–Ψ–Φ–Β―Ä―É–Μ–Ψ–Ϋ–Β―³―Ä–Η―²–Β, –≤―²–Ψ―Ä–Η―΅–Ϋ―΄―Ö –≥–Μ–Ψ–Φ–Β―Ä―É–Μ–Ψ–Ϋ–Β―³―Ä–Η―²–Α―Ö, –Ψ―¹–Μ–Ψ–Ε–Ϋ–Η–≤―à–Η―Ö –Ψ―¹―²―Ä―΄–Ι –≥–Μ–Ψ–Φ–Β―Ä―É–Μ–Ψ–Ϋ–Β―³―Ä–Η―², –Ϋ–Β―³―Ä–Ψ–Ω–Α―²–Η―é –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö, –¥–Η–Α–±–Β―²–Η―΅–Β―¹–Κ–Ψ–Ι –Ϋ–Β―³―Ä–Ψ–Ω–Α―²–Η–Η, –Ω–Ψ–¥–Α–≥―Ä–Β, –Κ–Ψ–Μ–Μ–Α–≥–Β–Ϋ–Ψ–Ζ–Α―Ö, –≤–Α―¹–Κ―É–Μ–Η―²–Α―Ö, –Ω―Ä–Η –Ψ–Ω―É―Ö–Ψ–Μ―è―Ö –Ω–Ψ―΅–Β–Κ, –Φ–Ψ―΅–Β–Κ–Α–Φ–Β–Ϋ–Ϋ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η. –Γ–Η–Ϋ–¥―Ä–Ψ–Φ―É –Ψ–±―΄―΅–Ϋ–Ψ ―¹–Ψ–Ω―É―²―¹―²–≤―É―é―² ―¹–Η–Φ–Ω―²–Ψ–Φ―΄¬†βÄî –±–Ψ–Μ–Η –≤ –Ω–Ψ―è―¹–Ϋ–Η―΅–Ϋ–Ψ–Ι –Ψ–±–Μ–Α―¹―²–Η, –¥–Η–Ζ―É―Ä–Η―΅–Β―¹–Κ–Η–Β ―è–≤–Μ–Β–Ϋ–Η―è, –Ψ―²―ë–Κ–Η, –Α ―²–Α–Κ –Ε–Β –Ω–Α―²–Ψ–Μ–Ψ–≥–Η―è –Φ–Ψ―΅–Β–≤–Ψ–≥–Ψ –Ψ―¹–Α–¥–Κ–Α –Η –Η–Ζ–Φ–Β–Ϋ–Β–Ϋ–Η―è –≤ –Α–Ϋ–Α–Μ–Η–Ζ–Α―Ö –Κ―Ä–Ψ–≤–Η –≤–Ψ―¹–Ω–Α–Μ–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Α. –ü―Ä–Ψ―΅–Η–Φ–Η –Ω―Ä–Η―΅–Η–Ϋ–Α–Φ–Η ―¹–Η–Φ–Ω―²–Ψ–Φ–Α―²–Η―΅–Β―¹–Κ–Η―Ö –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Ι –Φ–Ψ–≥―É―² ―¹–Μ―É–Ε–Η―²―¨ –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è ―ç–Ϋ–¥–Ψ–Κ―Ä–Η–Ϋ–Ϋ–Ψ–Ι ―¹–Η―¹―²–Β–Φ―΄, –Ω–Ψ―¹–Μ–Β–¥―¹―²–≤–Η―è –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι –Η ―²―Ä–Α–≤–Φ –≥–Ψ–Μ–Ψ–≤–Ϋ–Ψ–≥–Ψ –Φ–Ψ–Ζ–≥–Α, –≤–Ψ―¹–Ω–Α–Μ–Η―²–Β–Μ―¨–Ϋ―΄–Β –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η―è –Η –Ω–Ψ―Ä–Ψ–Κ–Η ―Ä–Α–Ζ–≤–Η―²–Η―è –Α–Ψ―Ä―²―΄ –Η –Φ–Ϋ–Ψ–≥–Η–Β –¥―Ä―É–≥–Η–Β. –ü–Ψ –Φ–Β―Ä–Β ―Ä–Α–Ζ–≤–Η―²–Η―è ―¹–Η–Φ–Ω―²–Ψ–Φ–Α―²–Η―΅–Β―¹–Κ–Η―Ö (–≤―²–Ψ―Ä–Η―΅–Ϋ―΄―Ö) –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Ι –Ω―Ä–Η –Ψ―²―¹―É―²―¹―²–≤–Η–Η ―¹–≤–Ψ–Β–≤―Ä–Β–Φ–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Μ–Β―΅–Β–Ϋ–Η―è –≤―΄–Ζ–≤–Α–≤―à–Η―Ö –Η―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι ―É –±–Ψ–Μ―¨–Ϋ―΄―Ö –≤–Ψ–Ζ–Ϋ–Η–Κ–Α–Β―² –Η –™–ë, –Η –Ω–Ψ―¹–Μ–Β –Η–Ζ–Μ–Β―΅–Β–Ϋ–Η―è ―ç―²–Η―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι –ê–™ ―¹―²–Α–Ϋ–Ψ–≤–Η―²―¹―è –Φ–Β–Ϋ–Β–Β –≤―΄―Ä–Α–Ε–Β–Ϋ–Ϋ–Ψ–Ι, –Ϋ–Ψ –Ϋ–Β –Η―¹―΅–Β–Ζ–Α–Β―² –Η–Ζ-–Ζ–Α –™–ë.
–™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Α―è –±–Ψ–Μ–Β–Ζ–Ϋ―¨ (―ç―¹―¹–Β–Ϋ―Ü–Η–Α–Μ―¨–Ϋ–Α―è –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è)¬†βÄî –Φ―É–Μ―¨―²–Η―³–Α–Κ―²–Ψ―Ä–Ϋ–Ψ–Β –Ω–Ψ–Μ–Η―ç―²–Η–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Ψ–Β –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Β, –≤ –Ψ―¹–Ϋ–Ψ–≤–Β –Ω–Α―²–Ψ–≥–Β–Ϋ–Β–Ζ–Α –Κ–Ψ―²–Ψ―Ä–Ψ–≥–Ψ –Φ–Ψ–≥―É―² –±―΄―²―¨, –Ω–Ψ–Φ–Η–Φ–Ψ –Ψ–Ω―Ä–Β–¥–Β–Μ―è―é―â–Β–≥–Ψ –Ζ–Ϋ–Α―΅–Β–Ϋ–Η―è ―³–Α–Κ―²–Ψ―Ä–Ψ–≤ –≤–Ϋ–Β―à–Ϋ–Β–Ι ―¹―Ä–Β–¥―΄ (–≤–Κ–Μ―é―΅–Α―è ―É―¹–Μ–Ψ–≤–Η―è ―²―Ä―É–¥–Α, –±―΄―²–Α, –Ψ―²–¥―΄―Ö–Α, –Ψ―²–Ϋ–Ψ―à–Β–Ϋ–Η―è ―¹ –¥―Ä―É–≥–Η–Φ–Η –Μ―é–¥―¨–Φ–Η, –Κ–Μ–Η–Φ–Α―², –Φ–Η–Κ―Ä–Ψ–Κ–Μ–Η–Φ–Α―², –Ζ–≤―É–Κ–Ψ–≤―΄–Β –Η ―ç–Μ–Β–Κ―²―Ä–Ψ–Φ–Α–≥–Ϋ–Η―²–Ϋ―΄–Β –Ω–Ψ–Μ―è, –Η–Ζ–Μ―É―΅–Β–Ϋ–Η―è, –¥–Η–Β―²―É (–Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ –Η–Ζ–±―΄―²–Ψ―΅–Ϋ–Ψ–Β –Ω–Ψ―²―Ä–Β–±–Μ–Β–Ϋ–Η–Β –Ω–Ψ–≤–Α―Ä–Β–Ϋ–Ϋ–Ψ–Ι ―¹–Ψ–Μ–Η, –¥–Β―³–Η―Ü–Η―² –≤–Η―²–Α–Φ–Η–Ϋ–Ψ–≤, ―ç―¹―¹–Β–Ϋ―Ü–Η–Α–Μ―¨–Ϋ―΄―Ö –±–Η–Ψ―ç–Μ–Β–Φ–Β–Ϋ―²–Ψ–≤) –Η –Ω–Ψ―²―Ä–Β–±–Μ―è–Β–Φ―É―é –≤–Ψ–¥―É), ―²―Ä―É–¥–Ψ–≤–Ψ–≥–Ψ –Ω―Ä–Ψ―Ü–Β―¹―¹–Α, –Η–Ϋ–Ψ–Ι –¥–Β―è―²–Β–Μ―¨–Ϋ–Ψ―¹―²–Η –Η –Ω–Ψ–≤–Β–¥–Β–Ϋ–Η―è –±–Ψ–Μ―¨–Ϋ–Ψ–≥–Ψ, ―²–Α–Κ–Ε–Β –Η –Α–Ϋ–Ψ–Φ–Α–Μ–Η–Η ―Ä–Α–Ζ–≤–Η―²–Η―è (–Ϋ–Α–Ω―Ä–Η–Φ–Β―Ä, –Α–Ϋ–Ψ–Φ–Α–Μ―¨–Ϋ―΄–Ι –≤–Β―¹ –Ω―Ä–Η ―Ä–Ψ–Ε–¥–Β–Ϋ–Η–Η), –¥―Ä―É–≥–Η–Β ―¹–Η–Φ–Ω―²–Ψ–Φ–Α―²–Η―΅–Β―¹–Κ–Η–Β –Κ–Ψ–Φ–Ω–Ψ–Ϋ–Β–Ϋ―²―΄, –Ϋ–Α–Ω―Ä–Η–Φ–Β―Ä, ―¹–≤―è–Ζ–Α–Ϋ–Ϋ―΄–Β ―¹ –≤–Β–¥–Β–Ϋ–Η–Β–Φ ―Ä–Ψ–¥–Ψ–≤ –≤–Ψ –≤―Ä–Β–Φ―è ―Ä–Ψ–Ε–¥–Β–Ϋ–Η―è –±–Ψ–Μ―¨–Ϋ–Ψ–≥–Ψ, –Η –Ϋ–Α―¹–Μ–Β–¥―É–Β–Φ―΄–Β –Ω–Ψ–Μ–Η–≥–Β–Ϋ–Ϋ―΄–Β ―³–Α–Κ―²–Ψ―Ä―΄, –Ψ–±―É―¹–Μ–Α–≤–Μ–Η–≤–Α―é―â–Η–Β –≤―΄―¹–Ψ–Κ―É―é –Α–Κ―²–Η–≤–Ϋ–Ψ―¹―²―¨ –Ω―Ä–Β―¹―¹–Ψ―Ä–Ϋ―΄―Ö –Φ–Β―Ö–Α–Ϋ–Η–Ζ–Φ–Ψ–≤ –¥–Μ–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Β–Ι―¹―²–≤–Η―è –Η/–Η–Μ–Η ―¹–Ϋ–Η–Ε–Β–Ϋ–Η–Β –Α–Κ―²–Η–≤–Ϋ–Ψ―¹―²–Η –¥–Β–Ω―Ä–Β―¹―¹–Ψ―Ä–Ϋ―΄―Ö –Φ–Β―Ö–Α–Ϋ–Η–Ζ–Φ–Ψ–≤. –£―΄―Ä–Α–Ε–Α―è―¹―¨ –Ϋ–Β–Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Η–Φ ―è–Ζ―΄–Κ–Ψ–Φ, –Ω―Ä–Η―΅–Η–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η ―è–≤–Μ―è–Β―²―¹―è –Ω–Ψ–≤―΄―à–Β–Ϋ–Ϋ–Α―è –Α–Κ―²–Η–≤–Ϋ–Ψ―¹―²―¨ –±–Η–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η―Ö –Φ–Β―Ö–Α–Ϋ–Η–Ζ–Φ–Ψ–≤, –Κ–Ψ―²–Ψ―Ä―΄–Β –≤―΄–Ζ―΄–≤–Α―é―² –Ω–Ψ–≤―΄―à–Β–Ϋ–Η–Β –Φ–Η–Ϋ―É―²–Ϋ–Ψ–≥–Ψ –Ψ–±―ä―ë–Φ–Α –Κ―Ä–Ψ–≤–Η –Η/–Η–Μ–Η –Ω–Ψ–≤―΄―à–Β–Ϋ–Η–Β –Ω–Β―Ä–Η―³–Β―Ä–Η―΅–Β―¹–Κ–Ψ–≥–Ψ ―¹–Ψ―¹―É–¥–Η―¹―²–Ψ–≥–Ψ ―¹–Ψ–Ω―Ä–Ψ―²–Η–≤–Μ–Β–Ϋ–Η―è. –£–Α–Ε–Ϋ–Ψ–Β –Φ–Β―¹―²–Ψ ―¹―Ä–Β–¥–Η ―ç―²–Η―Ö –Φ–Β―Ö–Α–Ϋ–Η–Ζ–Φ–Ψ–≤ –Ζ–Α–Ϋ–Η–Φ–Α–Β―² ―Ä–Β–Ω–Μ–Η–Κ–Α―Ü–Η―è –Ω–Α―²–Ψ–≥–Β–Ϋ–Ϋ―΄―Ö –Φ–Η–Κ―Ä–Ψ–Ψ―Ä–≥–Α–Ϋ–Η–Ζ–Φ–Ψ–≤, –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ ―É―¹–Η–Μ–Η–≤–Α―é―â–Α―è―¹―è –Ω―Ä–Η ―Ä–Α–Ζ–Μ–Η―΅–Ϋ―΄―Ö ―¹―²―Ä–Β―¹―¹–Ψ–≤―΄―Ö ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η―è―Ö ―¹–≤―è–Ζ–Α–Ϋ–Ϋ–Α―è ―¹ –Η–Ζ–Ψ–Μ–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ–Ι ―¹–Η―¹―²–Ψ–Μ–Η―΅–Β―¹–Κ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Β–Ι –Η ―¹–Η―¹―²–Ψ–Μ–Ψ-–¥–Η–Α―¹―²–Ψ–Μ–Η―΅–Β―¹–Κ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Β–Ι ―Ä–Β–Ω–Μ–Η–Κ–Α―Ü–Η―è ―Ü–Η―²–Ψ–Φ–Β–≥–Α–Μ–Ψ–≤–Η―Ä―É―¹–Α.
–½–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Β –Ζ–Α–Κ―Ä–Β–Ω–Μ―è–Β―²―¹―è ―¹ –Φ–Ψ–Φ–Β–Ϋ―²–Α –Η―¹―²–Ψ―â–Β–Ϋ–Η―è –¥–Β–Ω―Ä–Β―¹―¹–Ψ―Ä–Ϋ–Ψ–Ι ―³―É–Ϋ–Κ―Ü–Η–Η –Ω–Ψ―΅–Β–Κ. –ü―Ä–Ψ―è–≤–Μ―è–Β―²―¹―è ―¹―²–Ψ–Ι–Κ–Η–Φ ―Ö―Ä–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Φ –Ω–Ψ–≤―΄―à–Β–Ϋ–Η–Β–Φ –¥–Η–Α―¹―²–Ψ–Μ–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Η/–Η–Μ–Η ―¹–Η―¹―²–Ψ–Μ–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è, ―Ö–Α―Ä–Α–Κ―²–Β―Ä–Η–Ζ―É–Β―²―¹―è ―΅–Α―¹―²–Ψ―²–Ψ–Ι –Ψ―² 15¬†% –¥–Ψ 47¬†% –≤ –Ω–Ψ–Ω―É–Μ―è―Ü–Η–Η.
–£ –Ϋ–Α―¹―²–Ψ―è―â–Β–Β –≤―Ä–Β–Φ―è ―É―΅―ë–Ϋ―΄–Β, –Ϋ–Α―΅–Η–Ϋ–Α―è ―¹¬†–™.¬†–Λ.¬†–¦–Α–Ϋ–≥–Α¬†–≤ –†–Ψ―¹―¹–Η–Η –Η –Ω–Ψ–Ζ–¥–Ϋ–Β–Β –Ζ–Ϋ–Α–Φ–Β–Ϋ–Η―²–Ψ–≥–Ψ ―³–Η–Ζ–Η–Ψ–Μ–Ψ–≥–Α¬†–™. –Γ–Β–Μ―¨–Β¬†–≤ –ö–Α–Ϋ–Α–¥–Β , ―É―¹―²–Α–Ϋ–Ψ–≤–Η–Μ–Η, ―΅―²–Ψ –≤–Α–Ε–Ϋ―΄–Φ –Κ–Ψ–Φ–Ω–Ψ–Ϋ–Β–Ϋ―²–Ψ–Φ –Ω–Α―²–Ψ–≥–Β–Ϋ–Β―²–Η―΅–Β―¹–Κ–Η―Ö –Φ–Β―Ö–Α–Ϋ–Η–Ζ–Φ–Ψ–≤, –Ω―Ä–Η–≤–Ψ–¥―è―â–Η―Ö –Κ ―Ä–Α–Ζ–≤–Η―²–Η―é –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η–Η –Η –≤–Μ–Η―è―é―â–Η―Ö –Ϋ–Α –Ω―Ä–Ψ–≥–Ϋ–Ψ–Ζ, ―è–≤–Μ―è―é―²―¹―è ―É―¹–Μ–Ψ–≤–Η―è ―²―Ä―É–¥–Α, –±―΄―²–Α, ―¹–Ψ―Ü–Η–Α–Μ―¨–Ϋ―΄–Β ―³–Α–Κ―²–Ψ―Ä―΄ –Η –Ω―¹–Η―Ö–Ψ―ç–Φ–Ψ―Ü–Η–Ψ–Ϋ–Α–Μ―¨–Ϋ―΄–Ι ―¹―²―Ä–Β―¹―¹. –£–Α–Ε–Ϋ―É―é ―Ä–Ψ–Μ―¨ –Η–≥―Ä–Α–Β―² –¥–Μ–Η―²–Β–Μ―¨–Ϋ–Α―è –Ω―¹–Η―Ö–Η―΅–Β―¹–Κ–Α―è ―²―Ä–Α–≤–Φ–Α―²–Η–Ζ–Α―Ü–Η―è. –£ ―²–Ψ –Ε–Β –≤―Ä–Β–Φ―è ―¹―É―â–Β―¹―²–≤―É–Β―² –Ω―Ä–Β–¥–Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Η–Β –Ψ ―²–Ψ–Φ, ―΅―²–Ψ ―¹―²–Β–Ω–Β–Ϋ―¨ –≤–Μ–Η―è–Ϋ–Η―è ―¹―²―Ä–Β―¹―¹–Ψ–≤–Ψ–≥–Ψ –≤–Ψ–Ζ–¥–Β–Ι―¹―²–≤–Η―è –Ζ–Α–≤–Η―¹–Η―² –Ψ―² –Μ–Η―΅–Ϋ–Ψ―¹―²–Ϋ―΄―Ö –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ―¹―²–Β–Ι –Η –Ω―Ä–Β–¥―Ä–Α―¹–Ω–Ψ–Μ–Ψ–Ε–Β–Ϋ–Ϋ–Ψ―¹―²–Η –Κ ―Ä–Α–Ζ–≤–Η―²–Η―é –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η.
–™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Ι –Κ―Ä–Η–Ζ
–™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Ι –Κ―Ä–Η–Ζ ―è–≤–Μ―è–Β―²―¹―è ―Ä–Β–Ζ―É–Μ―¨―²–Α―²–Ψ–Φ ―Ä–Β–Ζ–Κ–Ψ–≥–Ψ –Ϋ–Α―Ä―É―à–Β–Ϋ–Η―è –Φ–Β―Ö–Α–Ϋ–Η–Ζ–Φ–Ψ–≤ ―Ä–Β–≥―É–Μ―è―Ü–Η–Η –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è, ―΅―²–Ψ –≤ ―¹–≤–Ψ―é –Ψ―΅–Β―Ä–Β–¥―¨ –Ω―Ä–Η–≤–Ψ–¥–Η―² –Κ ―¹–Η–Μ―¨–Ϋ–Ψ–Φ―É –Ω–Ψ–≤―΄―à–Β–Ϋ–Η―é –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è –Η ―Ä–Α―¹―¹―²―Ä–Ψ–Ι―¹―²–≤–Ψ–Φ ―Ü–Η―Ä–Κ―É–Μ―è―Ü–Η–Η –Κ―Ä–Ψ–≤–Η –≤–Ψ –≤–Ϋ―É―²―Ä–Β–Ϋ–Ϋ–Η―Ö –Ψ―Ä–≥–Α–Ϋ–Α―Ö. –£–Ψ –≤―Ä–Β–Φ―è –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Κ―Ä–Η–Ζ–Α –Ϋ–Α–±–Μ―é–¥–Α―é―²―¹―è ―¹–Η–Φ–Ω―²–Ψ–Φ―΄ –Ϋ–Α―Ä―É―à–Β–Ϋ–Η―è –Κ―Ä–Ψ–≤–Ψ―¹–Ϋ–Α–±–Ε–Β–Ϋ–Η―è –≥–Ψ–Μ–Ψ–≤–Ϋ–Ψ–≥–Ψ –Φ–Ψ–Ζ–≥–Α –Η ―¹–Β―Ä–¥―Ü–Α. –Θ –±–Ψ–Μ―¨–Ϋ―΄―Ö –≤―¹―²―Ä–Β―΅–Α―é―²―¹―è ―¹–Μ–Β–¥―É―é―â–Η–Β –Ε–Α–Μ–Ψ–±―΄ –Η ―¹–Η–Φ–Ω―²–Ψ–Φ―΄:
- –†–Β–Ζ–Κ–Ψ–Β –Η ―΅–Α―â–Β –Ϋ–Β–Ψ–±―΄―΅–Ϋ–Ψ –Ζ–Ϋ–Α―΅–Η―²–Β–Μ―¨–Ϋ–Ψ–Β –Ω–Ψ–≤―΄―à–Β–Ϋ–Η–Β –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è (―É –Ψ–±―΄―΅–Ϋ–Ψ –Ϋ–Ψ―Ä–Φ–Ψ―²–Β–Ϋ–Ζ–Η–≤–Ϋ―΄―Ö –Η¬†–≥–Η–Ω–Ψ―²–Β–Ϋ–Ζ–Η–≤–Ϋ―΄―Ö –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤¬†–Ω―Ä–Η –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Φ –Κ―Ä–Η–Ζ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β –Φ–Ψ–Ε–Β―² –Ϋ–Β –¥–Ψ―¹―²–Η–≥–Α―²―¨ –Ζ–Ϋ–Α―΅–Η―²–Β–Μ―¨–Ϋ―΄―Ö –≤–Β–Μ–Η―΅–Η–Ϋ)
- –ü–Ψ―²–Β―Ä―è ―Ä–Α–±–Ψ―²–Ψ―¹–Ω–Ψ―¹–Ψ–±–Ϋ–Ψ―¹―²–Η, ―É―²–Ψ–Φ–Μ―è–Β–Φ–Ψ―¹―²―¨
- –ü–Ψ–Κ―Ä–Α―¹–Ϋ–Β–Ϋ–Η–Β –Μ–Η―Ü–Α, –≥―Ä―É–¥–Η
- ¬Ϊ–€―É―à–Κ–Η¬Μ, –Φ–Β–Μ―¨–Κ–Α–Ϋ–Η–Β –Ω–Β―Ä–Β–¥ –≥–Μ–Α–Ζ–Α–Φ–Η
- –ë–Β―¹―¹–Ψ–Ϋ–Ϋ–Η―Ü–Α, ―²―Ä–Β–≤–Ψ–≥–Α, ―¹―²―Ä–Α―Ö
- –™–Ψ–Μ–Ψ–≤–Ϋ―΄–Β –±–Ψ–Μ–Η, –Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ –≤ –Ζ–Α―²―΄–Μ–Ψ―΅–Ϋ–Ψ–Ι ―΅–Α―¹―²–Η
- –®―É–Φ, –Ζ–≤–Ψ–Ϋ, –Ω–Η―¹–Κ –≤ ―É―à–Α―Ö, –Ψ–≥–Μ―É―à―ë–Ϋ–Ϋ–Ψ―¹―²―¨
- –û–¥―΄―à–Κ–Α
- –ë–Ψ–Μ–Η –≤ –≥―Ä―É–¥–Η
- –ù–Β–≤―Ä–Ψ–Μ–Ψ–≥–Η―΅–Β―¹–Κ–Η–Β –Ϋ–Α―Ä―É―à–Β–Ϋ–Η―è, –≥–Ψ–Μ–Ψ–≤–Ψ–Κ―Ä―É–Ε–Β–Ϋ–Η–Β, –Ω–Ψ–Φ―Ä–Α―΅–Β–Ϋ–Η–Β ―¹–Ψ–Ζ–Ϋ–Α–Ϋ–Η―è.
–™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Ι –Κ―Ä–Η–Ζ –Φ–Ψ–Ε–Β―² –±―΄―²―¨ –Ψ―¹–Μ–Ψ–Ε–Ϋ―ë–Ϋ–Ϋ―΄–Φ (–Ε–Η–Ζ–Ϋ–Β―É–≥―Ä–Ψ–Ε–Α―é―â–Η–Φ), –Κ–Ψ–≥–¥–Α –¥–Μ―è ―¹–Ψ―Ö―Ä–Α–Ϋ–Β–Ϋ–Η―è –Ε–Η–Ζ–Ϋ–Η –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ―É―é –Ω–Ψ–Φ–Ψ―â―¨ –Ϋ―É–Ε–Ϋ–Ψ ―¹―²―Ä–Β–Φ–Η―²―¨―¹―è –Ψ–Κ–Α–Ζ–Α―²―¨ –≤ ―²–Β―΅–Β–Ϋ–Η–Β ―΅–Α―¹–Α, –Ϋ–Β–Ψ―¹–Μ–Ψ–Ε–Ϋ―ë–Ϋ–Ϋ―΄–Φ (–¥–Ψ 24 ―΅–Α―¹–Ψ–≤). –ü―Ä–Η –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η ―¹–Ω–Α―¹―²–Η –Ε–Η–Ζ–Ϋ―¨ –±–Ψ–Μ―¨–Ϋ–Ψ–Φ―É –Φ–Ψ–Ε–Ϋ–Ψ –Η –Ω―Ä–Η –±–Ψ–Μ―¨―à–Β–Ι –Ζ–Α–¥–Β―Ä–Ε–Κ–Β. –ù–Ψ –Μ―É―΅―à–Β –Ϋ–Α―΅–Η–Ϋ–Α―²―¨ –Μ–Β―΅–Β–Ϋ–Η–Β –Φ–Α–Κ―¹–Η–Φ–Α–Μ―¨–Ϋ–Ψ –±―΄―¹―²―Ä–Ψ –≤–Ψ –≤―¹–Β―Ö ―¹–Μ―É―΅–Α―è―Ö, ―²–Α–Κ –Κ–Α–Κ –Ω–Ψ―Ä–Α–Ε–Β–Ϋ–Η–Β –Ψ―Ä–≥–Α–Ϋ–Ψ–≤-–Φ–Η―à–Β–Ϋ–Β–Ι –Ζ–Α–≤–Η―¹–Η―² –Ψ―² –≤―Ä–Β–Φ–Β–Ϋ–Η –¥–Ψ –Ϋ–Α―΅–Α–Μ–Α –Μ–Β―΅–Β–Ϋ–Η―è –Η –Ω―Ä–Ψ–Η―¹―Ö–Ψ–¥–Η―² –Ω―Ä–Η –≤―¹–Β―Ö –Κ―Ä–Η–Ζ–Α―Ö –Η –Ω―Ä–Η –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η.
–™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Ι –Κ―Ä–Η–Ζ –≤―¹–Β–≥–¥–Α ―¹―΅–Η―²–Α–Β―²―¹―è –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Ϋ―΄–Φ –≤ ―¹–Μ–Β–¥―É―é―â–Η―Ö ―¹–Μ―É―΅–Α―è―Ö:
- –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Α―謆―ç–Ϋ―Ü–Β―³–Α–Μ–Ψ–Ω–Α―²–Η―è;
- –Ψ―¹―²―Ä–Ψ–Β –Ϋ–Α―Ä―É―à–Β–Ϋ–Η–Β –Φ–Ψ–Ζ–≥–Ψ–≤–Ψ–≥–Ψ –Κ―Ä–Ψ–≤–Ψ–Ψ–±―Ä–Α―â–Β–Ϋ–Η―è;
- –Ψ―¹―²―Ä―΄–Ι –Κ–Ψ―Ä–Ψ–Ϋ–Α―Ä–Ϋ―΄–Ι ―¹–Η–Ϋ–¥―Ä–Ψ–Φ;
- –Ψ―¹―²―Ä–Α―è –Μ–Β–≤–Ψ–Ε–Β–Μ―É–¥–Ψ―΅–Κ–Ψ–≤–Α―è –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ―¹―²―¨;
- ―Ä–Α―¹―¹–Μ–Α–Η–≤–Α―é―â–Α―謆–Α–Ϋ–Β–≤―Ä–Η–Ζ–Φ–Α –Α–Ψ―Ä―²―΄;
- ―³–Β–Ψ―Ö―Ä–Ψ–Φ–Ψ―Ü–Η―²–Ψ–Φ–Α;
- –™–ö –Ϋ–Α ―³–Ψ–Ϋ–Β –Ω―Ä–Η–Β–Φ–Α¬†–Α–Φ―³–Β―²–Α–Φ–Η–Ϋ–Ψ–≤,¬†–Κ–Ψ–Κ–Α–Η–Ϋ–Α¬†–Η –¥―Ä.
- –Ω―Ä–Β-―ç–Κ–Μ–Α–Φ–Ω―¹–Η―è –Η¬†―ç–Κ–Μ–Α–Φ–Ω―¹–Η―è;
- ―²―è–Ε–Β–Μ–Α―è –ê–™, –Α―¹―¹–Ψ―Ü–Η–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Α―è ―¹ ―¹―É–±–Α―Ä–Α―Ö–Ϋ–Ψ–Η–¥–Α–Μ―¨–Ϋ―΄–Φ –Κ―Ä–Ψ–≤–Ψ–Η–Ζ–Μ–Η―è–Ϋ–Η–Β–Φ –Η–Μ–Η ―²―Ä–Α–≤–Φ–Ψ–Ι –≥–Ψ–Μ–Ψ–≤–Ϋ–Ψ–≥–Ψ –Φ–Ψ–Ζ–≥–Α;
- –ê–™ ―É –Ω–Ψ―¹–Μ–Β–Ψ–Ω–Β―Ä–Α―Ü–Η–Ψ–Ϋ–Ϋ―΄―Ö –±–Ψ–Μ―¨–Ϋ―΄―Ö –Η –Ω―Ä–Η ―É–≥―Ä–Ψ–Ζ–Β –Κ―Ä–Ψ–≤–Ψ―²–Β―΅–Β–Ϋ–Η―è.
–™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Ι –Κ―Ä–Η–Ζ –Ω―Ä–Β–¥―¹―²–Α–≤–Μ―è–Β―² –Ψ–Ω–Α―¹–Ϋ–Ψ―¹―²―¨ –¥–Μ―è –±–Ψ–Μ―¨–Ϋ―΄―Ö –Κ–Α–Κ –±–Β–Ζ, ―²–Α–Κ –Η ―¹ ―É–Ε–Β ―¹―É―â–Β―¹―²–≤―É―é―â–Η–Φ–Η –±–Ψ–Μ–Β–Ζ–Ϋ―è–Φ–Η ―¹–Β―Ä–¥―Ü–Α –Η –≥–Ψ–Μ–Ψ–≤–Ϋ–Ψ–≥–Ψ –Φ–Ψ–Ζ–≥–Α. –™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Β –Κ―Ä–Η–Ζ―΄ –Ω―Ä–Ψ–Η―¹―Ö–Ψ–¥―è―² ―É –±–Ψ–Μ―¨–Ϋ―΄―Ö ―³–Β–Ψ―Ö―Ä–Ψ–Φ–Ψ―Ü–Η―²–Ψ–Φ–Ψ–Ι (–≤ ―²–Ψ–Φ ―΅–Η―¹–Μ–Β, –Ϋ–Α ―³–Ψ–Ϋ–Β¬†–≥–Η–Ω–Ψ―²–Β–Ϋ–Ζ–Η–Η) –Η ―΅–Α―¹―²–Ψ ―É –±–Ψ–Μ―¨–Ϋ―΄―Ö ―ç―¹―¹–Β–Ϋ―Ü–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Β–Ι (–≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ―¨―é) –Ω–Β―Ä–Η–Ψ–¥–Η―΅–Β―¹–Κ–Η. –ü–Ψ–¥–Ψ–±–Ϋ―΄–Β –Κ―Ä–Η–Ζ–Α–Φ –Ω―Ä–Η ―³–Β–Ψ―Ö―Ä–Ψ–Φ–Ψ―Ü–Η―²–Ψ–Φ–Β –Α–¥―Ä–Β–Ϋ–Β―Ä–≥–Η―΅–Β―¹–Κ–Η–Β (–Κ–Α―²–Β―Ö–Ψ–Μ–Α–Φ–Η–Ϋ–Ψ–≤―΄–Β) –Κ―Ä–Η–Ζ―΄ –Ϋ–Α–±–Μ―é–¥–Α―é―²―¹―è –Ω―Ä–Η ―É–Ω–Ψ―²―Ä–Β–±–Μ–Β–Ϋ–Η–Η –Κ–Ψ–Κ–Α–Η–Ϋ–Α, –Α–Φ―³–Β―²–Α–Φ–Η–Ϋ–Ψ–≤, –Ω–Β―Ä–Β–¥–Ψ–Ζ–Η―Ä–Ψ–≤–Κ–Β ―ç―³–Β–¥―Ä–Η–Ϋ–Α –Η –Ϋ–Ψ―Ä–Α–¥―Ä–Β–Ϋ–Α–Μ–Η–Ϋ–Α, –Ω―Ä–Η –Ψ―²–Φ–Β–Ϋ–Β¬†–Κ–Μ–Ψ–Ϋ–Η–¥–Η–Ϋ–Α¬†–Η–Μ–Η –Φ–Β―²–Η–Μ–¥–Ψ–Ω―΄, ―΅–Α―¹―²–Ψ — –Ω–Ψ―¹–Μ–Β ―²―è–Ε―ë–Μ―΄―Ö –Ψ–Ε–Ψ–≥–Ψ–≤, –Ω–Ψ–¥–Ψ–±–Ϋ―΄–Β –≤–Β–≥–Β―²–Α―²–Η–≤–Ϋ―΄–Β –Κ―Ä–Η–Ζ―΄ –≤―¹―²―Ä–Β―΅–Α―é―²―¹―è –Ω―Ä–Η ―¹–Ψ–Φ–Α―²–Ψ―³–Ψ―Ä–Φ–Ϋ–Ψ–Ι –≤–Β–≥–Β―²–Α―²–Η–≤–Ϋ–Ψ–Ι –¥–Η―¹―³―É–Ϋ–Κ―Ü–Η–Η ―¹–Β―Ä–¥―Ü–Α –Η ―¹–Β―Ä–¥–Β―΅–Ϋ–Ψ-―¹–Ψ―¹―É–¥–Η―¹―²–Ψ–Ι ―¹–Η―¹―²–Β–Φ―΄. –Θ –Ω–Β―Ä–Β–Ϋ–Β―¹―à–Η―Ö –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Ι –Κ―Ä–Η–Ζ — ―¹–Κ–Μ–Ψ–Ϋ–Ϋ–Ψ―¹―²―¨ –Κ ―Ä–Β―Ü–Η–¥–Η–≤–Α–Φ. –™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Α―è –±–Ψ–Μ–Β–Ζ–Ϋ―¨ –Η ―³–Β–Ψ―Ö―Ä–Ψ–Φ–Ψ―Ü–Η―²–Ψ–Φ–Α –Φ–Ψ–≥―É―² ―¹–Ψ―΅–Β―²–Α―²―¨―¹―è –Η ―¹ –¥―Ä―É–≥–Η–Φ–Η –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ―΄–Φ–Η –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è–Φ–Η. –½–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Α―è –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η―è –Φ–Ψ–Ε–Β―² –±―΄―²―¨ –Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η–Β–Φ –Μ―é–±–Ψ–Ι –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η. –ü―Ä–Η –Ψ―¹–Μ–Ψ–Ε–Ϋ―ë–Ϋ–Ϋ―΄―Ö –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η―Ö –Κ―Ä–Η–Ζ–Α―Ö (hypertensive emergency) –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ―É―é –Ω–Ψ–Φ–Ψ―â―¨ –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ –Ψ–Κ–Α–Ζ–Α―²―¨ –≤ ―²–Β―΅–Β–Ϋ–Η–Β –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Η―Ö –¥–Β―¹―è―²–Κ–Ψ–≤ –Φ–Η–Ϋ―É―² (–≤ –Κ―Ä–Α–Ι–Ϋ–Β–Φ ―¹–Μ―É―΅–Α–Β, –¥–Ψ ―΅–Α―¹–Α), –Ω―Ä–Η ―Ä–Α―¹―¹–Μ–Α–Η–≤–Α―é―â–Β–Ι―¹―è –Α–Ϋ–Β–≤―Ä–Η–Ζ–Φ–Β –Α–Ψ―Ä―²―΄ — –Ϋ–Β―¹–Κ–Ψ–Μ―¨–Κ–Η―Ö –Φ–Η–Ϋ―É―².
–Γ–Μ–Β–¥―É–Β―² –¥–Η―³―³–Β―Ä–Β–Ϋ―Ü–Η―Ä–Ψ–≤–Α―²―¨ –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Β –Κ―Ä–Η–Ζ―΄ ―¹ –¥―Ä―É–≥–Η–Φ–Η –Ω–Ψ–¥–Ψ–±–Ϋ―΄–Φ–Η ―¹–Ψ–Ω―Ä–Ψ–≤–Ψ–Ε–¥–Α―é―â–Η–Φ–Η―¹―è –Ω–Ψ–≤―΄―à–Β–Ϋ–Η–Β–Φ –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η―è–Φ–Η — –Ω―Ä–Β―ç–Κ–Μ–Α–Φ–Ω―¹–Η–Β–Ι (–±―΄–≤–Α–Β―² ―²–Ψ–Μ―¨–Κ–Ψ ―É –±–Β―Ä–Β–Φ–Β–Ϋ–Ϋ―΄―Ö), ―ç–Κ–Μ–Α–Φ–Ω―¹–Η–Β–Ι (–Ψ―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η–Β –Ω―Ä–Β―ç–Κ–Μ–Α–Φ–Ω―¹–Η–Η, –≤ ―²–Ψ–Φ ―΅–Η―¹–Μ–Β, –Ϋ–Β –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ–Ι, –Φ–Ψ–Ε–Β―² –±―΄―²―¨ ―²–Α–Κ–Ε–Β –≤–Ψ –≤―Ä–Β–Φ―è –Η –Ω–Ψ―¹–Μ–Β ―Ä–Ψ–¥–Ψ–≤), –≤–Β–≥–Β―²–Α―²–Η–≤–Ϋ―΄–Φ –Κ―Ä–Η–Ζ–Ψ–Φ –Ω―Ä–Η ―¹–Ψ–Φ–Α―²–Ψ―³–Ψ―Ä–Φ–Ϋ–Ψ–Ι –¥–Η―¹―³―É–Ϋ–Κ―Ü–Η–Η ―¹–Β―Ä–¥―Ü–Α –Η ―¹–Β―Ä–¥–Β―΅–Ϋ–Ψ-―¹–Ψ―¹―É–¥–Η―¹―²–Ψ–Ι ―¹–Η―¹―²–Β–Φ―΄,¬†–Ω–Α–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –Α―²–Α–Κ–Ψ–Ι¬†–Ω―Ä–Η¬†–Ω–Α–Ϋ–Η―΅–Β―¹–Κ–Ψ–Φ ―Ä–Α―¹―¹―²―Ä–Ψ–Ι―¹―²–≤–Β, –≥–Β–Ϋ–Β―Ä–Α–Μ–Η–Ζ–Ψ–≤–Α–Ϋ–Ϋ–Ψ–Φ ―²―Ä–Β–≤–Ψ–Ε–Ϋ–Ψ–Φ ―Ä–Α―¹―¹―²―Ä–Ψ–Ι―¹―²–≤–Β, –Ϋ–Β–≤―Ä–Ψ–Ζ–Β –Ϋ–Α–≤―è–Ζ―΅–Η–≤―΄―Ö ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η–Ι, ―³–Ψ–±–Η―è―Ö, ―¹–Η–Ϋ–¥―Ä–Ψ–Φ–Β –Ω–Ψ―¹―²―Ä–Α–≤–Φ–Α–Φ–Α―²–Η―΅–Β―¹–Κ–Ψ–≥–Ψ ―¹―²―Ä–Β―¹―¹–Α, –≥–Ψ–Μ–Ψ–≤–Ϋ―΄–Φ–Η –±–Ψ–Μ―è–Φ–Η (–Ψ―¹–Ψ–±–Β–Ϋ–Ϋ–Ψ –≥–Ψ–Μ–Ψ–≤–Ϋ―΄–Φ–Η –±–Ψ–Μ―è–Φ–Η –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η –Η –Φ–Η–≥―Ä–Β–Ϋ―è–Φ–Η), –Ω―Ä–Η―¹―²―É–Ω–Α–Φ–Η ―¹―²–Β–Ϋ–Ψ–Κ–Α―Ä–¥–Η–Η, –Ω–Ψ―΅–Β―΅–Ϋ―΄–Φ–Η –Κ–Ψ–Μ–Η–Κ–Α–Φ–Η, –Ϋ–Β―³―Ä–Ψ–Ω―²–Ψ–Ζ–Ψ–Φ (–Φ–Ψ–Ε–Β―² –±―΄―²―¨ ―¹–Μ–Β–¥―¹―²–≤–Η–Β–Φ ―ç–Ϋ―²–Β―Ä–Ψ–Ω―²–Ψ–Ζ–Α), ―²–Η―Ä–Β–Ψ―²–Ψ–Κ―¹–Η―΅–Β―¹–Κ–Η–Φ–Η –Κ―Ä–Η–Ζ–Α–Φ–Η, ―ç―Ä–Η―²―Ä–Β–Φ–Η―΅–Β―¹–Κ–Η–Φ–Η –Κ―Ä–Η–Ζ–Α–Φ–Η, –Ϋ–Α―΅–Α–Μ–Ψ–Φ –Ζ–Μ–Ψ–Κ–Α―΅–Β―¹―²–≤–Β–Ϋ–Ϋ–Ψ–Ι –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η, –Ψ–±–Ψ―¹―²―Ä–Β–Ϋ–Η–Β–Φ ―Ö―Ä–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η―Ö –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι –Ω–Ψ―΅–Β–Κ –Η ―². –¥. –≠―²–Η ―¹–Ψ―¹―²–Ψ―è–Ϋ–Η―è –Φ–Ψ–≥―É―² –Η ―¹–Ψ―΅–Β―²–Α―²―¨―¹―è ―¹ –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Φ –Κ―Ä–Η–Ζ–Ψ–Φ. –™–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Η–Ι –Κ―Ä–Η–Ζ –Φ–Ψ–Ε–Β―² –±―΄―²―¨ –Ω–Β―Ä–≤―΄–Φ –Ω―Ä–Ψ―è–≤–Μ–Β–Ϋ–Η–Β–Φ ―Ä–Α–Ϋ–Β–Β –Ϋ–Β –¥–Η–Α–≥–Ϋ–Ψ―¹―²–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ–Ι –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η.
–¦–Β―΅–Β–Ϋ–Η–Β –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Κ―Ä–Η–Ζ–Α –Ϋ–Α―΅–Η–Ϋ–Α―é―² ―¹ ―É―¹―²–Α–Ϋ–Ψ–≤–Κ–Η –¥–Μ―è –±–Ψ–Μ―¨–Ϋ–Ψ–≥–Ψ –Ω–Ψ–Κ–Ψ―è –Η ―²–Ψ―΅–Ϋ–Ψ–≥–Ψ –Η–Ζ–Φ–Β―Ä–Β–Ϋ–Η―è –¥–Α–≤–Μ–Β–Ϋ–Η―è. –ü―Ä–Η –Ψ–Κ–Α–Ζ–Α–Ϋ–Η–Η –Ω–Β―Ä–≤–Ψ–Ι –Φ–Β–¥–Η―Ü–Η–Ϋ―¹–Κ–Ψ–Ι –Ω–Ψ–Φ–Ψ―â–Η –±–Ψ–Μ―¨–Ϋ–Ψ–Φ―É ―¹–Μ–Β–¥―É–Β―² ―Ä–Α―¹―¹–Ψ―¹–Α―²―¨ –Ϋ–Η―³–Η–¥–Η–Ω–Η–Ϋ. –ß–Β―Ä–Β–Ζ 15-20 –Φ–Η–Ϋ―É―² –Ω–Β―Ä–Β–Φ–Β―Ä―è―²―¨ –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β –Η –Ω–Ψ–≤―²–Ψ―Ä–Η―²―¨ –Ω―Ä–Ψ―Ü–Β–¥―É―Ä―É ―Ä–Α―¹―¹–Α―¹―΄–≤–Α–Ϋ–Η―è –Ϋ–Η―³–Η–¥–Η–Ω–Η–Ϋ–Α –≤ ―¹–Μ―É―΅–Α–Β, –Β―¹–Μ–Η –¥–Α–≤–Μ–Β–Ϋ–Η–Β ―¹–Ϋ–Η–Ζ–Η–Μ–Ψ―¹―¨ –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ. –û–¥–Ϋ–Α–Κ–Ψ, –Ϋ–Β–Μ―¨–Ζ―è ―¹–Ϋ–Η–Ε–Α―²―¨ –¥–Α–≤–Μ–Β–Ϋ–Η–Β ―Ä–Β–Ζ–Κ–Ψ –Η ―¹―Ä–Α–Ζ―É –¥–Ψ –Ϋ–Ψ―Ä–Φ–Α–Μ―¨–Ϋ―΄―Ö ―Ü–Η―³―Ä. –î–Ψ–Ω―É―¹―²–Η–Φ―΄–Φ ―¹―΅–Η―²–Α–Β―²―¹―è ―¹–Ϋ–Η–Ε–Β–Ϋ–Η–Β –¥–Α–≤–Μ–Β–Ϋ–Η―è –¥–Ψ –¥–≤―É―Ö ―²―Ä–Β―²–Β–Ι –Ω–Ψ–≤―΄―à–Β–Ϋ–Ϋ–Ψ–≥–Ψ. –û–¥–Ϋ–Α–Κ–Ψ –≤―¹–Β ―ç―²–Η ―Ä–Α―¹―΅–Β―²―΄ –¥–Ψ–Μ–Ε–Β–Ϋ –Ω―Ä–Ψ–Η–Ζ–≤–Ψ–¥–Η―²―¨ –≤―Ä–Α―΅. –½–Α–¥–Α―΅–Α –Ω–Α―Ü–Η–Β–Ϋ―²–Α, –Κ–Ψ―²–Ψ―Ä―΄–Ι –Ψ–±–Ϋ–Α―Ä―É–Ε–Η–Μ ―É ―¹–Β–±―è –Ω–Ψ–≤―΄―à–Β–Ϋ–Ϋ–Ψ–Β –¥–Α–≤–Μ–Β–Ϋ–Η–Β(–±–Ψ–Μ–Β–Β –Ψ–±―΄―΅–Ϋ–Ψ–≥–Ψ –Ϋ–Α 40-50 –Φ–Φ ―Ä―². ―¹―².) — –Ω―Ä–Η–Ϋ―è―²―¨ 1-2 ―²–Α–±–Μ–Β―²–Κ–Η –Ϋ–Η―³–Η–¥–Η–Ω–Η–Ϋ–Α –Η –Μ–Β–Ε–Α –Ε–¥–Α―²―¨ –≤―Ä–Α―΅–Α.¬†–ù–Α–Ζ–Ϋ–Α―΅–Β–Ϋ–Ϋ―΄–Β –≤―Ä–Α―΅–Ψ–Φ ―¹―É–±–Μ–Η–Ϋ–≥–≤–Α–Μ―¨–Ϋ―΄–Β ―¹―Ä–Β–¥―¹―²–≤–Α –¥–Ψ–Μ–Ε–Ϋ―΄ –±―΄―²―¨ ―É –Ω–Ψ–¥–≤–Β―Ä–Ε–Β–Ϋ–Ϋ–Ψ–≥–Ψ –Κ―Ä–Η–Ζ–Α–Φ –±–Ψ–Μ―¨–Ϋ–Ψ–≥–Ψ ―¹ ―¹–Ψ–±–Ψ–Ι.
–û―¹–Μ–Ψ–Ε–Ϋ–Β–Ϋ–Η―è –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–≥–Ψ –Κ―Ä–Η–Ζ–Α:¬†―Ä–Β―²–Η–Ϋ–Ψ–Ω–Α―²–Η―è, –Ψ―²―ë–Κ ―¹–Ψ―¹–Κ–Α –Ζ―Ä–Η―²–Β–Μ―¨–Ϋ–Ψ–≥–Ψ –Ϋ–Β―Ä–≤–Α, –Ϋ–Α―Ä―É―à–Β–Ϋ–Η―è –Η –Ω–Ψ―²–Β―Ä―è –Ζ―Ä–Β–Ϋ–Η―è, –Α―Ä–Η―²–Φ–Η―΅–Β―¹–Κ–Α―è –±–Ψ–Μ–Β–Ζ–Ϋ―¨ ―¹–Β―Ä–¥―Ü–Α,¬†―¹–Β―Ä–¥–Β―΅–Ϋ–Α―è –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ―¹―²―¨,¬†–Η–Ϋ―³–Α―Ä–Κ―² –Φ–Η–Ψ–Κ–Α―Ä–¥–Α, ―¹–Η–Ϋ–¥―Ä–Ψ–Φ –¥–Η―¹―¹–Β–Φ–Η–Ϋ–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Ψ–≥–Ψ –≤–Ϋ―É―²―Ä–Η―¹–Ψ―¹―É–¥–Η―¹―²–Ψ–≥–Ψ ―¹–≤―ë―Ä―²―΄–≤–Α–Ϋ–Η―è –Κ―Ä–Ψ–≤–Η (–î–£–Γ-―¹–Η–Ϋ–¥―Ä–Ψ–Φ), –≥–Β–Φ–Ψ–Μ–Η―²–Η―΅–Β―¹–Κ–Α―è –Α–Ϋ–Β–Φ–Η―è,¬†–Ψ―¹―²―Ä–Ψ–Β –Ϋ–Α―Ä―É―à–Β–Ϋ–Η–Β –Φ–Ψ–Ζ–≥–Ψ–≤–Ψ–≥–Ψ –Κ―Ä–Ψ–≤–Ψ–Ψ–±―Ä–Α―â–Β–Ϋ–Η―è,¬†–Ψ―²―ë–Κ –Μ–Β–≥–Κ–Η―Ö,¬†–Ψ―²―ë–Κ –Φ–Ψ–Ζ–≥–Α,¬†–Ω–Ψ―΅–Β―΅–Ϋ–Α―è –Ϋ–Β–¥–Ψ―¹―²–Α―²–Ψ―΅–Ϋ–Ψ―¹―²―¨, –Μ–Β―²–Α–Μ―¨–Ϋ―΄–Ι –Η―¹―Ö–Ψ–¥.
–¦–Β―΅–Β–Ϋ–Η–Β
–™–Μ–Α–≤–Ϋ―΄–Φ ―³–Α–Κ―²–Ψ―Ä–Ψ–Φ –Μ–Β―΅–Β–Ϋ–Η―è –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η ―è–≤–Μ―è–Β―²―¹―è ―¹–Η―¹―²–Β–Φ–Α―²–Η―΅–Ϋ–Ψ―¹―²―¨. –ë–Ψ–Μ―¨–Ϋ―΄–Φ –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η –≤―¹―é –Ψ―¹―²–Α–≤―à―É―é―¹―è –¥–Ψ–Μ–≥―É―é –Κ–Ψ–Φ―³–Ψ―Ä―²–Ϋ―É―é –Ε–Η–Ζ–Ϋ―¨(–≤ ―¹–Μ―É―΅–Α–Β ―¹–Ψ–±–Μ―é–¥–Β–Ϋ–Η―è ―ç―²–Ψ–Ι ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥–Α―Ü–Η–Η) ―¹–Μ–Β–¥―É–Β―² –Ω―Ä–Η–Ϋ–Η–Φ–Α―²―¨ –Ω–Ψ–¥–¥–Β―Ä–Ε–Η–≤–Α―é―â―É―é ―²–Β―Ä–Α–Ω–Η―é. –€–Ψ–¥–Η―³–Η–Κ–Α―Ü–Η–Η –Ψ–±―Ä–Α–Ζ–Α –Ε–Η–Ζ–Ϋ–Η –Ω―Ä–Η–¥–Α―ë―²―¹―è –Ω–Β―Ä–≤–Ψ–Ψ―΅–Β―Ä–Β–¥–Ϋ–Ψ–Β –Ζ–Ϋ–Α―΅–Β–Ϋ–Η–Β. –ù–Α―΅–Η–Ϋ–Α―²―¨ –Μ–Β―΅–Β–Ϋ–Η–Β –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η –Ϋ–Β–Ψ–±―Ö–Ψ–¥–Η–Φ–Ψ ―¹ –Ϋ–Β–Φ–Β–¥–Η–Κ–Α–Φ–Β–Ϋ―²–Ψ–Ζ–Ϋ–Ψ–Ι ―²–Β―Ä–Α–Ω–Η–Η –Η –Μ–Β―΅–Β–Ϋ–Η―è –Ζ–Α–±–Ψ–Μ–Β–≤–Α–Ϋ–Η–Ι, ―¹–Η–Φ–Ω―²–Ψ–Φ–Ψ–Φ –Κ–Ψ―²–Ψ―Ä―΄―Ö ―è–≤–Μ―è―é―²―¹―è –≤―²–Ψ―Ä–Η―΅–Ϋ―΄–Β –≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–Η, –Α ―²–Α–Κ–Ε–Β ―¹–Η–Φ–Ω―²–Ψ–Φ–Α―²–Η―΅–Β―¹–Κ–Η―Ö –Κ–Ψ–Φ–Ω–Ψ–Ϋ–Β–Ϋ―²–Ψ–≤ –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η―΅–Β―¹–Κ–Ψ–Ι –±–Ψ–Μ–Β–Ζ–Ϋ–Η. –ù–Β–Φ–Β–¥–Η–Κ–Α–Φ–Β–Ϋ―²–Ψ–Ζ–Ϋ–Ψ–Β –Μ–Β―΅–Β–Ϋ–Η–Β –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–Ι –≥–Η–Ω–Β―Ä―²–Ψ–Ϋ–Η–Η –≤–Κ–Μ―é―΅–Α–Β―² –≤ ―¹–Β–±―è ―¹–Ψ–±–Μ―é–¥–Β–Ϋ–Η–Β –¥–Η–Β―²―΄ ―¹ –Ψ–≥―Ä–Α–Ϋ–Η―΅–Β–Ϋ–Η–Β–Φ –Ω–Ψ–≤–Α―Ä–Β–Ϋ–Ϋ–Ψ–Ι ―¹–Ψ–Μ–Η, –Ε–Η―Ä–Ψ–≤, –Μ–Β–≥–Κ–Ψ―É―¹–≤–Α–Η–≤–Α–Β–Φ―΄―Ö ―É–≥–Μ–Β–≤–Ψ–¥–Ψ–≤, –±–Μ–Α–≥–Ψ–Ω―Ä–Η―è―²–Ϋ―΄–Ι ―Ä–Β–Ε–Η–Φ ―²―Ä―É–¥–Α –Η –Ψ―²–¥―΄―Ö–Α, –±–Ψ―Ä―¨–±―É ―¹–Ψ ―¹―²―Ä–Β―¹―¹–Ψ–Φ, –Ψ―²–Κ–Α–Ζ –Ψ―² –Ζ–Μ–Ψ―É–Ω–Ψ―²―Ä–Β–±–Μ–Β–Ϋ–Η―è –Α–Μ–Κ–Ψ–≥–Ψ–Μ–Β–Φ, –Κ―É―Ä–Β–Ϋ–Η―è, ―É–Ω–Ψ―²―Ä–Β–±–Μ–Β–Ϋ–Η―è –Η–Ϋ―΄―Ö –Ω―¹–Η―Ö–Ψ–Α–Κ―²–Η–≤–Ϋ―΄―Ö –≤–Β―â–Β―¹―²–≤, –Β–Ε–Β–¥–Ϋ–Β–≤–Ϋ―É―é ―É–Φ–Β―Ä–Β–Ϋ–Ϋ―É―é ―³–Η–Ζ–Η―΅–Β―¹–Κ―É―é –Α–Κ―²–Η–≤–Ϋ–Ψ―¹―²―¨, –Ϋ–Ψ―Ä–Φ–Α–Μ–Η–Ζ–Α―Ü–Η―é –Φ–Α―¹―¹―΄ ―²–Β–Μ–Α. –Δ–Ψ–Μ―¨–Κ–Ψ –Ω―Ä–Η –Ϋ–Β―ç―³―³–Β–Κ―²–Η–≤–Ϋ–Ψ―¹―²–Η ―ç―²–Ψ–≥–Ψ –Ω–Ψ–¥―Ö–Ψ–¥–Α –Ϋ–Β–Φ–Β–¥–Η–Κ–Α–Φ–Β–Ϋ―²–Ψ–Ζ–Ϋ―É―é ―²–Β―Ä–Α–Ω–Η―é –¥–Ψ–Ω–Ψ–Μ–Ϋ―è―é―² –Φ–Β–¥–Η–Κ–Α–Φ–Β–Ϋ―²–Ψ–Ζ–Ϋ―΄–Φ –Μ–Β―΅–Β–Ϋ–Η–Β–Φ.
–Π–Β–Μ―¨―é –Φ–Β–¥–Η–Κ–Α–Φ–Β–Ϋ―²–Ψ–Ζ–Ϋ–Ψ–≥–Ψ –Μ–Β―΅–Β–Ϋ–Η―è ―è–≤–Μ―è–Β―²―¹―è ―¹–Ϋ–Η–Ε–Β–Ϋ–Η–Β –Α―Ä―²–Β―Ä–Η–Α–Μ―¨–Ϋ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è (–Ϋ–Β –Ω―Ä–Ψ―¹―²–Ψ–Β ―¹–Ϋ–Η–Ε–Β–Ϋ–Η–Β –¥–Α–≤–Μ–Β–Ϋ–Η―è, –Α ―É―¹―²―Ä–Α–Ϋ–Β–Ϋ–Η–Β –Ω―Ä–Η―΅–Η–Ϋ―΄ ―ç―²–Ψ–≥–Ψ –≤―΄―¹–Ψ–Κ–Ψ–≥–Ψ –¥–Α–≤–Μ–Β–Ϋ–Η―è)¬†βÄî –Ϋ–Η–Ε–Β 140/90¬†–Φ–Φ.―Ä―².―¹―², –Ζ–Α –Η―¹–Κ–Μ―é―΅–Β–Ϋ–Η–Β–Φ –Ω–Α―Ü–Η–Β–Ϋ―²–Ψ–≤ ―¹ –≤―΄―¹–Ψ–Κ–Η–Φ/–Ψ―΅–Β–Ϋ―¨ –≤―΄―¹–Ψ–Κ–Η–Φ ―Ä–Η―¹–Κ–Ψ–Φ (―¹–Α―Ö–Α―Ä–Ϋ―΄–Ι –¥–Η–Α–±–Β―², –‰–ë–Γ –Η –Ω―Ä–Ψ―΅–Β–Β), –Ζ–Ϋ–Α―΅–Β–Ϋ–Η―è ―Ü–Β–Μ–Β–≤–Ψ–≥–Ψ –ê–î –¥–Μ―è –Κ–Ψ―²–Ψ―Ä―΄―Ö –Φ–Β–Ϋ―¨―à–Β 130/80. –£ –Ϋ–Α―΅–Α–Μ–Β –Μ–Β―΅–Β–Ϋ–Η―è (–≤ –Ζ–Α–≤–Η―¹–Η–Φ–Ψ―¹―²–Η –Ψ―² ―¹―²―Ä–Α―²–Η―³–Η–Κ–Α―Ü–Η–Η ―Ä–Η―¹–Κ–Α) –Ω–Ψ–Κ–Α–Ζ–Α–Ϋ–Α –Φ–Ψ–Ϋ–Ψ- –Η–Μ–Η –Κ–Ψ–Φ–±–Η–Ϋ–Η―Ä–Ψ–≤–Α–Ϋ–Ϋ–Α―è ―²–Β―Ä–Α–Ω–Η―è. –ü―Ä–Η –Ϋ–Β―ç―³―³–Β–Κ―²–Η–≤–Ϋ–Ψ―¹―²–Η –Φ–Ψ–Ϋ–Ψ―²–Β―Ä–Α–Ω–Η–Η –Ω―Ä–Η–Φ–Β–Ϋ–Β–Ϋ–Η–Β –Ϋ–Η–Ζ–Κ–Ψ–¥–Ψ–Ζ–Ψ–≤―΄―Ö –Κ–Ψ–Φ–±–Η–Ϋ–Α―Ü–Η–Ι –Α–Ϋ―²–Η–≥–Η–Ω–Β―Ä―²–Β–Ϋ–Ζ–Η–≤–Ϋ―΄―Ö ―¹―Ä–Β–¥―¹―²–≤ –Ω―Ä–Β–¥–Ω–Ψ―΅―²–Η―²–Β–Μ―¨–Ϋ–Β–Β, ―΅–Β–Φ –Φ–Ψ–Ϋ–Ψ―²–Β―Ä–Α–Ω–Η―è –Ω―Ä–Β–Ε–Ϋ–Η–Φ –Ω―Ä–Β–Ω–Α―Ä–Α―²–Ψ–Φ, –Ϋ–Ψ –≤ –Φ–Α–Κ―¹–Η–Φ–Α–Μ―¨–Ϋ–Ψ–Ι –¥–Ψ–Ζ–Β. –£ ―¹–Ψ–Ψ―²–≤–Β―²―¹―²–≤–Η–Η ―¹ ―Ä–Β–Κ–Ψ–Φ–Β–Ϋ–¥–Α―Ü–Η―è–Φ–Η, –≤ –Ω–Β―Ä–≤―É―é –Ψ―΅–Β―Ä–Β–¥―¨ –Ϋ–Α–Ζ–Ϋ–Α―΅–Α―é―²―¹―è ―¹―Ä–Β–¥―¹―²–≤–Α, ―É–Μ―É―΅―à–Α―é―â–Η–Β –Ω―Ä–Ψ–≥–Ϋ–Ψ–Ζ (―¹–Ϋ–Η–Ε–Α―é―² ―¹–Φ–Β―Ä―²–Ϋ–Ψ―¹―²―¨ –Η ―Ä–Η―¹–Κ–Η –Ϋ–Β―³–Α―²–Α–Μ―¨–Ϋ―΄―Ö –Η–Ϋ―³–Α―Ä–Κ―²–Ψ–≤ –Η –Η–Ϋ―¹―É–Μ―¨―²–Ψ–≤). .